
ایست قبلی در ورزشکاران
نارسایی قلبی در ورزشکاران: پاتوفیزیولوژی و مدیریت تشخیصی ( ایست قبلی در ورزشکاران )
تمرینات ورزشی باری را بر سیستم قلبی عروقی وارد می کند و می تواند
خطر قابل توجهی در ورزشکاران مبتلا به نارسایی قلبی ناشناخته (HF) ایجاد کند.
HF بدون علامت یا علامت دار در ورزشکاران معمولاً به دلیل اختلال عملکرد
سیستولیک یا دیاستولیک بطنی در مورد میوکاردیت، ایسکمی، فشار خون
بالا، هیپرتروفیک یا کاردیومیوپاتی متسع ایجاد می شود. با این وجود،
سایر آسیب شناسی های قلبی مانند ناهنجاری های مادرزادی یا اکتسابی
عضله قلب و نقص دریچه نیز می توانند به HF در ورزشکاران کمک کنند.
این مقاله جنبههای مختلف هیپرتروفی فیزیولوژیک قلب، ارتباط آنها برای
درک فرآیند تشخیص افتراقی، مکانیسمهای پاتوفیزیولوژیک HF در ورزشکاران
و بهروزرسانیهای تکنیکهای تشخیصی تصویربرداری پیشرفته را ارائه میکند.
معرفی (ایست قلبی در ورزشکاران)
علاقه روزافزون به فعالیت های ورزشی نگرانی هایی را در مورد ایمنی ورزش
در ورزشکاران مبتلا به ناهنجاری های قلبی عروقی مختلف ایجاد می کند.
در ورزش های تفریحی، بروز مرگ ناگهانی قلبی و بیماری های قلبی عروقی
بیشتر از حد انتظار است و حتی ممکن است با شرکت افراد مسن تر
در ورزش های سازمان یافته افزایش یابد [1]. خطر بازسازی علامت دار
یا بدون علامت بطن چپ (LV) با نارسایی قلبی بعدی (HF) در ورزشکاران
با افزایش سن افزایش می یابد [2،3]. علاوه بر این، تعداد بیشتری از
بیماران با سابقه سرطان تحت درمان با کاردیوتوکسیک به دنبال شرکت
در ورزش هستند [4]. متخصصین قلب و عروق ورزشی که مجهز به یک
آرمنتاریوم تشخیصی و درمانی بهبودیافته و با تعداد فزاینده ای از شرکت کنندگان
“در معرض خطر” هستند، به طور فزاینده ای با معضل واجد
شرایط بودن این جمعیت برای ورزش مواجه خواهند شد.
طبق طبقه بندی های شناخته شده مرگ و میر، کاردیومیوپاتی
هیپرتروفیک عامل اصلی مرگ ناگهانی قلبی در ورزشکاران است.
علاوه بر این، HF با علل مختلف دیگر نیز می تواند منجر به مرگ
و میر قلبی عروقی در این جمعیت شود. کاردیومیوپاتی گشاد شده
علت اصلی HF در ورزشکاران است، در حالی که میوکاردیت حاد
شایع ترین علت کاردیومیوپاتی اکتسابی اتساع در ورزشکاران جوان است
. این دومی ممکن است یک دوره بدون علامت داشته باشد
و با الکتروکاردیوگرافی طبیعی در حالت استراحت تا 32 درصد
از افراد مبتلا تظاهر کند . فرآیند التهابی میوکارد می تواند منجر به HF برق آسا
در ورزشکارانی شود که درگیر ورزش شدید، تمرین بیش از حد، دوپینگ یا سوء مصرف مواد هستند.
تجزیه و تحلیل ثبتی اخیر نشان می دهد که میوکاردیت می تواند
یک علت غالب مرگ ناگهانی قلبی در ورزشکاران زیر 35 سال باشد .
از این رو، غربالگری دقیق ورزشکاران با خطر بالای HF با استفاده
از تکنیک های تشخیصی پیشرفته ضروری است.
نارسایی قلبی در ورزشکاران – پاتوفیزیولوژی، عوامل القا کننده و پیامدهای بالینی
1. همودینامیک ورزش کنید
یک پاسخ طبیعی به تمرینات پویا افزایشی، دو برابر شدن ضربان قلب (HR)، افزایش
سه یا چهار برابری برون ده قلبی (CO)، افزایش متوسط در فشار متوسط شریانی (MAP)
و کاهش قابل توجه مقاومت کلی محیطی است. این فیزیولوژی تطبیقی برای پاسخگویی
به تقاضای بسیار افزایش یافته برای اکسیژن توسط توده بزرگی از عضلات که
تا 2.5 L·kg-1·min-1 یا 100 برابر بیشتر از مقادیر پایه پرفیوژن می شوند، مورد نیاز است.
در ورزشکارانی که تمرین نکرده اند، میانگین حجم ضربه ای
(SV) قبل از رسیدن به فلات یک سوم افزایش می یابد، در
حالی که در ورزشکاران بسیار تمرین دیده، SV به طور پیشرونده
تا نقطه حداکثر تمرین افزایش می یابد. تحریک بتا آدرنرژیک و بهبود
انقباض دیاستولیک باعث افزایش انقباض قلب و پر شدن تا 60٪ می شود
(مکانیسم فرانک-استارلینگ). به دلیل افزایش بسیار زیاد ضربان قلب،
پر شدن دیاستولیک بهبود یافته با کاهش تدریجی زمان پر شدن دیاستولیک
جبران می شود. به دلیل این محدودیتهای فیزیکی، قلب با حداکثر عملکرد
میتواند تقریباً نیمی از حجم اندازهگیری شده در ورزشکاران با عملکرد بالا
را به خود اختصاص دهد که بیش از 30 لیتر در دقیقه شناخته شده است
. منبع حجم خون “از دست رفته” – یک بحث طولانی مدت بین
فیزیولوژیست های ورزشی – ظاهراً توسط یک “پمپ عضلانی”
تامین می شود، مکانیزمی که توسط آن خون توسط عضلات منقبض
به قلب باز می گردد. با این حال، اثربخشی پمپ عضلانی در تمرینات
پویا نیز مورد تردید قرار گرفته است. با توجه به این تناقضات، اخیراً یک
مدل گردش خون “تکاملی-بیولوژیکی” جدید پیشنهاد شده است که
در آن جریان خون توسط نیازهای متابولیکی بافت ها تنظیم می شود
و قلب به عنوان یک پمپ امپدانس عمل می کند که با قطع ریتمیک
فشار، فشار را حفظ می کند. جریان از این رو، اختلال در عملکرد LV همراه
با عوامل مخرب مختلف مؤثر بر جریان محیطی و متابولیسم بافتی
(کوکائین، آنابولیک ها، آمفتامین، هیپرترمی ناشی از ورزش)،
نه تنها ممکن است بر حداکثر عملکرد ورزشی در ورزشکاران
تأثیر بگذارد، بلکه به عوارض جدی قلبی عروقی در طول انجام شود. یا بعد از ورزش
2. از قلب ورزشکار تا نارسایی قلبی
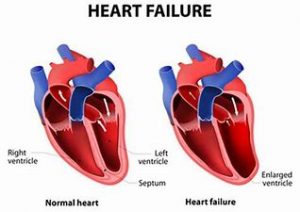
الف. هیپرتروفی فیزیولوژیک در مقابل پاتولوژیک
تعداد کاردیومیوسیت ها بلافاصله پس از تولد متوقف می شود،
اما انعطاف پذیری مشخصی را حفظ می کنند که آنها را قادر می سازد
تا با انواع محرک های محیطی با افزایش اندازه یا انقباض سازگار شوند.
قلب دارای یک معماری سه بعدی منحصر به فرد است که در آن رشته های
میوکارد به صورت مارپیچی در یک ماتریکس فیبری متراکم تعبیه شده اند .
پاسخ طبیعی به تهویه هوازی منجر به بزرگ شدن میوسیت ها با معماری
حفظ شده و گسترش متناظر بسترهای مویرگی می شود. این هیپرتروفی
“فیزیولوژیک” با عملکرد طبیعی قلب (سیستولیک و دیاستولیک) مشخص
می شود و به موازات افزایش توده عضلانی بدن است. از سوی دیگر، در
هیپرتروفی پاتولوژیک، رشد میوسیت در پاسخ به بار همودینامیک و انواع
واسطههای عصبی-هومورال رخ میدهد که در آن ظرفیت بسترهای
مویرگی در تامین مقادیر کافی مواد مغذی و اکسیژن ناتوان است.
منجر به بازسازی منفی، فیبروز، مرگ سلولی و اختلال عملکرد قلبی/نارسایی قلبی می شود.
ب- علل هیپرتروفی قلب
علاوه بر هورمونهای مختلف (هورمون رشد، انسولین، فاکتور رشد شبه انسولین، تیروکسین)،
نیروهای مکانیکی که توسط جریان خون در طول تمرینات شدید
به قلب منتقل میشوند، تا حد زیادی مسئول سیگنالهایی
هستند که منجر به بزرگ شدن قلب در ورزشکاران میشود.
میوسیت ها حاوی تعدادی مبدل مکانیکی هستند که به محرک های
رئولوژیکی پاسخ می دهند و به رویدادهای بیوشیمیایی تبدیل می کنند.
این حسگرهای بیوشیمیایی عمدتاً بهعنوان پروتئینهایی در سطح سارکومر،
دیسک درونآمیز و سارکولما شناسایی شدهاند.
آنها به عنوان محرک هایی برای بازسازی انطباقی یا ناسازگار عمل می کنند .
بر خلاف عضله اسکلتی که برای قدرت انقباض ساخته شده است، میوکارد
در درجه اول برای مقاومت در برابر کشش ساخته شده است. این امر
با افزایش قابل توجه تنش استراحت فیبر میوکارد و وجود شبکه فوق
الذکر از ماتریکس فیبری پشتیبان، اطراف فرد و گروه های فیبرهای
میوکارد تأیید می شود. اپی میزیوم، پریمیزیوم و بافت اندومیزیال .
ج- هیپرتروفی متحدالمرکز و خارج از مرکز
از دیدگاه هندسه، هیپرتروفی فیزیولوژیکی را می توان
به دو دسته متحدالمرکز و خارج از مرکز طبقه بندی کرد.
در هیپرتروفی متحدالمرکز، که در افرادی که در ورزش هایی
با مولفه ایستا بالا مانند وزنه برداری یا کشتی شرکت می کنند،
شناخته شده است، قلب در معرض انفجارهای فشار بالا است،
تنها با افزایش متوسط در برون ده قلبی و مصرف اکسیژن. حملات
مکرر اضافه بار فشار باعث افزایش ضخامت دیواره آزاد LV و سپتوم
و در نتیجه کاهش ابعاد حفره LV می شود. از سوی دیگر، در
تمرینات دارای یک جزء عمدتاً پویا، مانند دویدن در مسافت طولانی
یا اسکی صحرایی، نیاز کل بدن به اکسیژن به مراتب بیشتر از
ورزشهای «ایستا» است. قلب به نوبه خود گذر حجم زیادی را
تنها با افزایش متوسط فشار متوسط کنترل می کند. بارهای
حجم زیاد پایدار منجر به بزرگ شدن کلی قلب و حفره های آن
می شود . باید توجه داشت که پاسخ انطباقی فیزیولوژیکی
به ورزش که منجر به افزایش ابعاد قلب می شود، زنجیره ای
را ارائه می دهد که با هیپرتروفی پاتولوژیک همپوشانی دارد.
این به پزشک بستگی دارد که تصمیم بگیرد این مرز برای یک فرد خاص کجا باشد.
ایست قبلی در ورزشکاران
ورزش با یک جزء غالباً ایستا با دورههای مداوم افزایش میانگین فشار شریانی و مقاومت محیطی مشخص میشود
و تنها افزایش متوسطی در مصرف اکسیژن دارد. پاسخ فیزیولوژیکی به فشار متوسط بالا، ضخیم شدن دیواره بطن
چپ متحدالمرکز با انقباض نسبی حجم محفظه (پانل قرمز) است. ورزش پویا معمولاً
با افزایش قابل توجه مصرف اکسیژن و برون ده قلبی، افزایش متوسط
فشار متوسط شریانی و کاهش قابل توجه مقاومت محیطی همراه است.
ایست قلب در ورزشکاران
چنین بار حجمی منجر به بزرگ شدن خارج از مرکز بطن چپ (پانل آبی) می شود.
د. عوامل تعیین کننده ایجاد نارسایی قلبی در ورزشکاران
همانطور که گفته شد، تلاش شدید بدنی می تواند باعث تشدید HF حاد شود
یا اختلال عملکرد بطنی از قبل موجود را در ورزشکاران با آسیب ناشناخته میوکارد
ناشی از فرآیندهای پاتولوژیک مختلف (میوکاردیت حاد، آسیب سلول های قلبی
ناشی از دارو یا دوپینگ، اختلال عملکرد پس از انفارکتوس میوکارد)
تشدید کند. نقص شدید دریچه، فشار خون شریانی کنترل نشده،
فرآیند سمی یا مداخلات پزشکی گذشته، مانند شیمی درمانی یا رادیوتراپی)
ورزش با استاتیک بالا می تواند منجر به ایجاد کاردیومیوپاتی
هیپرتروفیک و به نوبه خود به HF مزمن دیاستولیک و/یا سیستولیک شود.
ورزش شدید می تواند باعث اختلال عملکرد برگشت پذیر قلب شود که
در برخی موارد پایدار می شود و منجر به “پیش آریتموژنز” می شود.
ایست قلبی در ورزشکاران ( hf)
تمرینات ورزشی شدید، که به دلیل آزادسازی سایتوکین های
پیش التهابی از عضلات در حال تمرین شناخته شده است،
در پاتوفیزیولوژی HF مزمن نقش دارد و ممکن است عاملی
در نارسایی قلب ناشناخته در ورزشکاران باشد . علاوه بر
این، فرآیند التهابی همزمان در یک اندام یا سیستم دور، مانند
عفونت دستگاه تنفسی یا ترومای درمان نشده پس از ورزش،
ممکن است بر ساختار قلب تأثیر منفی بگذارد و به رویدادهای آریتمی شوم کمک کند .
استرس ذهنی و بیش فعالی سیستم عصبی سمپاتیک
ناشی از ورزش در طول مسابقات ورزشی می تواند باعث
آزاد شدن انبوه کاتکول آمین ها در گردش خون شود که خود
می تواند باعث تشدید اختلال عملکرد میوکارد و ایجاد HF حاد
در ورزشکاران مستعد (سن، دیابت، بیماری ایسکمیک مزمن
قلبی، هایپرترمی، کم آبی و عدم تعادل الکترولیت، عفونت مزمن یا فرآیند التهابی).
در نهایت، عواقب غم انگیز HF ناشناخته در ورزشکاران، آریتمی بطنی کشنده ناشی از ورزش است.
علائم نارسایی قلبی در ورزشکاران – مدیریت تشخیصی
تظاهرات بالینی HF مزمن در ورزشکاران و همچنین غیرورزشکاران میتواند غیراختصاصی،
دستکمگرفته و/یا اشتباه تشخیص داده شود و احتمالاً عواقب وخیمی دارد. بنابراین، ورزشکارانی
که از HF رنج می برند ممکن است بدون علامت باشند یا علائم غیر معمول داشته باشند.
علاوه بر این، نامزدهای ورزشکار میتوانند با ناهنجاریهای ساختاری و عملکردی قلبی
که پیشسازهای HF هستند، مراجعه کنند (شکل 2). به ویژه ورزشکاران جاه طلب تمایل
دارند علائم را تقلید کنند یا آنها را به دلایل غیر قلبی سرزنش کنند. چالش برانگیزترین
گروه ورزشکاران مسن هستند که اغلب تنگی نفس ناشی از فعالیت یا خستگی خود را
به افزایش سن نسبت می دهند. تشخیص و مدیریت مناسب HF مزمن در این گروه علاوه
بر این میتواند با سایر بیماریهای همراه مانند COPD، دیابت شیرین یا افسردگی همراه باشد.
علاوه بر این، خستگی یا افت عملکرد اغلب نادیده گرفته می شود و به تمرین بیش از حد نسبت
داده می شود. لازم به ذکر است که الکتروکاردیوگرافی، تستهای آزمایشگاهی پایه و
نشانگرهای زیستی (N-terminal proBNP، BNP)، میتوانند در برخی از گروههای ورزشکاران
مبتلا به HF منفی کاذب باشند. از این رو، تداوم علائم در موارد با معاینه فیزیکی طبیعی باید
همیشه با تصویربرداری قلبی، مانیتورینگ طولانی مدت الکتروکاردیوگرافی (هولتر-ECG) و
تست ورزش قلبی ریوی (CPET) تکمیل شود.
ایست قبلی در ورزشکاران
یک زن ورزشکار 21 ساله بدون سابقه بیماری قلبی عروقی یا علائم نارسایی قلبی.
اکوکاردیوگرافی ترانس توراسیک: ASD نوع II (عرض 14 میلی متر) با
شنت چپ به راست در داپلر معمولی PW، بطن راست و دهلیز راست
به طور قابل توجهی بزرگ شده، فشار متوسط شریان ریوی طبیعی،
TAPSE و سرعت حلقوی سه لتی منطقه ای. (همچنین به Skalik R [18] مراجعه کنید. شکل های 3،4،5،6)
فرآیند تشخیصی متوالی توصیه شده در ورزشکاران با علائم نارسایی
قلبی باید شامل موارد زیر باشد:
تست های آزمایشگاهی پایه: مورفولوژی خون، CRP، TSH، تروپونین، CK-MB، D-dimers، الکترولیت ها، گازهای خون شریانی
اشعه ایکس قفسه سینه، اسپیرومتری، الکتروکاردیوگرافی در حالت استراحت (ECG)
اکوکاردیوگرافی ترانس توراسیک (TTE) و در صورت عدم قطعیت، اکو از طریق مری (TEE)
هولتر – ECG، پایش فشار خون سرپایی
CPET برای تشخیص بیتمرینی یا بیش تمرینی، ارزیابی عملکرد
هوازی در ورزشکاران مبتلا به HF برای استراتژی درمانی و پیشبینی
تصویربرداری رزونانس مغناطیسی قلب (CMR) برای افتراق بین
کاردیومیوپاتی ایسکمیک و غیر ایسکمیک
آزمایشات ژنتیکی؛ کاردیومیوپاتی اتساع ارثی، کاردیومیوپاتی
هیپرتروفیک، دیسپلازی آریتموژنیک بطن راست
علائم زیر ممکن است نشان دهنده نارسایی قلبی در ورزشکاران باشد
و باید به متخصصان قلب ورزشی هشدار دهد تا تصویربرداری
پیشرفته مانند اکوکاردیوگرافی یا CMR را در نظر بگیرند:
تنگی نفس، کاهش غیرمنتظره عملکرد، تنگی نفس در هنگام فعالیت
خستگی مداوم و دردهای عضلانی با علت نامشخص، مقاوم
به داروهای ضد التهاب، فیزیوتراپی، کاهش شدت تمرین یا توقف ورزش
اختلال روانی – به ویژه زمانی که با خستگی همراه باشد
پیش سنکوپ یا سرگیجه
سرفه های مداوم
شب ادراری یا الیگوری – در ورزشکاران مسن
تورم اندام تحتانی
دردهای آنژین – در ورزشکاران مسن
سابقه اخیر عفونت دستگاه تنفسی و کاهش عملکرد
بی نظمی مداوم ضربان قلب
ایست قبلی در ورزشکاران
HF سیستولیک با ریشه های مختلف یکی از شایع ترین علل عدم تحمل ورزش مداوم
در ورزشکاران است. اکوکاردیوگرافی یک ابزار اساسی
برای تشخیص HF سیستولیک یا دیاستولیک در ورزشکاران،
افتراق و تعیین کمیت هیپرتروفی LV است. همانطور که گفته شد،
ورزش فشرده در ورزشکاران سالم می تواند منجر به هیپرتروفی
فیزیولوژیک LV شود که همیشه با عملکرد سیستولیک و دیاستولیک
بطنی به خوبی حفظ شده است. از طرف دیگر هیپرتروفی پاتولوژیک
بطن چپ می تواند منجر به اختلال عملکرد LV دیاستولیک شود و
به HF دیاستولیک و/یا سیستولیک ختم شود. در برخی موارد،
هیپرتروفی فیزیولوژیک LV می تواند با شروع بازسازی پاتولوژیک
و ضخیم شدن عضله قلب همپوشانی داشته باشد. از این رو،
تشخیص دقیق و به موقع هیپرتروفی پاتولوژیک نه تنها می تواند
از HF و احتمالاً مرگ ناگهانی قلبی جلوگیری کند، بلکه می تواند
به درمان مناسب نیز کمک کند.
ایست قلبی در ورزشکاران
هیپرتروفی پاتولوژیک بطن چپ در ورزشکاران در موارد زیر قابل مشکوک است:
ضخامت سپتوم بین بطنی یا هر بخش LV دیگر از 12-13 میلی متر بیشتر است
و در برابر بی تمرینی مقاوم است (ضخامت دیواره LV ممکن است
در ورزشکاران استقامتی سالم به 15 میلی متر برسد، اما عملکرد دیاستولیک جهانی و منطقه ای LV حفظ می شود)
نسبت ضخامت دیواره سپتال/خلفی بالای 1.3 است
عملکرد کلی و/یا ناحیه ای دیاستولیک LV مختل شده است
(داپلر معمولی: E/A <1، IVRT > 100 میلی ثانیه؛ داپلر بافت
حلقوی میترال: E’/A’ <1، E'<8 cm/s)
در موارد مرزی، تصویربرداری کرنش و/یا ارزیابی پس از تمرین
عملکرد دیاستولیک ناحیهای LV با استفاده از اکوکاردیوگرافی
داپلر بافتی میتواند انجام شود (ورزشکار سالم: فشار طولی
LV طبیعی در حالت استراحت، بهبود عملکرد LV ناحیه دیاستولیک
در پاسخ به ورزش. افزایش سرعت E’/A’ حلقه میترال، افزایش نسبت E’/A’ حلقه میترال) .
ایست قبلی در ورزشکاران
اختلال عملکرد دیاستولیک و/یا HF می تواند در ورزشکارانی که از فشار خون کنترل نشده شریانی،
کاردیومیوپاتی هیپرتروفیک یا سابقه سوء مصرف آنابولیک رنج می برند، ایجاد شود.
HF دیاستولیک را می توان در ورزشکاران علامت دار که با کاهش عملکرد
ورزشی یا تنگی نفس همراه با یافته های زیر مشکوک هستند:
هیپرتروفی LV (معمولا بالای 12-13 میلی متر)، اختلال عملکرد
دیاستولیک LV (آرامش ضعیف LV، نرمال شدن کاذب LV). پر
شدن دیاستولیک، یا الگوی پر شدن محدود LV)، افزایش فشار
پر شدن LV (E/E’> 15)، بزرگ شدن دهلیز چپ (LA)
(شاخص حجمی LA بالای 40 میلی لیتر بر متر مربع)،
کسر جهشی LV حفظ شده (HFpEF). با این حال، بزرگ شدن
LA در ورزشکاران استقامتی سالم نیز قابل مشاهده است.
بنابراین، پارامترهای دیاستولیک داپلر بافتی و نرخ کرنش می تواند
برای تشخیص نهایی تعیین کننده باشد.
ایست قبلی در ورزشکاران
در موارد بحث برانگیز (ورزشکاران بدون علامت یا کم علامت با هیپرتروفی LV، E/E’ بین 8 تا 15)،
اندازه گیری NT-proBNP، BNP (NT-proBNP > 220 pg/ml یا BNP > 200 pg/ml)
یا جهانی پارامترهای LV دیاستولیک (E/A <0.5، DT > 280 ms) می تواند
مفید باشد. CPET همچنین می تواند برای تمایز بین هیپرتروفی
پاتولوژیک LV و هیپرتروفی فیزیولوژیک LV ناشی از ورزش استفاده شود
(حداکثر مصرف اکسیژن بالای 50 میلی لیتر بر کیلوگرم در دقیقه
با قلب ورزشکار سازگارتر است). پیچیدگی موضوع این واقعیت است
که علائم بالینی HF دیاستولیک را می توان در ورزشکاران سالم
که بیش از حد تمرین کرده یا تمرین نکرده اند نیز مشاهده کرد.
از این رو غربالگری اکوکاردیوگرافی ورزشکاران با عدم تحمل
ورزش غیرقابل توضیح و ورزشکاران گروه پرخطر
(درمان ضد فشار خون، سابقه خانوادگی فشار خون شریانی یا نارسایی قلبی) باید اجباری باشد.
اکوکاردیوگرافی ( ایست قلبی در ورزشکاران)
اکوکاردیوگرافی دوبعدی در برخی از ورزشکاران با
سابقه میوکاردیت حاد و بیماری ایسکمیک قلب می تواند
طبیعی یا بی نتیجه باشد. در چنین مواردی CMR یا توموگرافی کامپیوتری ممکن است
بهترین ابزار برای ایجاد تشخیص صحیح باشد. علاوه بر این، CMR می تواند در تشخیص
HF در ورزشکاران دارای موارد زیر مفید باشد:
کاردیومیوپاتی های متابولیک (سارکوئیدوز، هموکروماتوز، آمیلوئیدوز -ردیابی لکه و تصویربرداری از سویه نیز توصیه می شود)
نقایص مادرزادی قلب (سینوس وریدی ASD، کاردیومیوپاتی غیر فشرده)
علل ایست قلبی در ورزشکاران(نارسایی قلبی)
کاردیومیوپاتی اتساع ارثی (HDCM)
کاردیومیوپاتی دیلاته (ارثی یا ثانویه به میوکاردیت حاد ویروسی)
علت اصلی HF سیستولیک در ورزشکاران است. با این حال، نقایص
مادرزادی/اکتسابی قلب یا عوامل سمی (داروها، آنابولیک ها)
می توانند باعث ایجاد کاردیومیوپاتی متسع در این جمعیت شوند.
فرآیند تشخیص HDCM می تواند به ویژه در ورزشکاران شرکت
کننده در ورزش های استقامتی دشوار باشد زیرا تغییرات تطبیقی
در عضله قلب مشابه آنچه در HDCM یافت می شود. علاوه بر این،
کاردیومیوپاتی متسع ممکن است کاهش قابل توجهی در ظرفیت هوازی در CPET در برخی از ورزشکاران ایجاد نکند .
ابزار تشخیصی اولیه: اکوکاردیوگرافی و CMR (به علاوه، آزمایشات ژنتیکی و سابقه خانوادگی بیماری می تواند مفید باشد).